| 分類代碼: 1305 |
| 疾病類別: 13 |
| 疾病名稱: 嚴重複合型免疫缺乏症 ( Severe Combined Immunodeficiency ) |
| 現階段政府公告之罕見疾病: 有 |
| 是否已發行該疾病之宣導單張: 有 |
|
ICD-9-CM診斷代碼:279.2 ICD-10-CM診斷代碼:D81.0、D81.1、D81.2、D81.31、D81.9 病因學:
嚴重複合型免疫缺乏症(severe combined immunodeficiency,簡稱SCID)泛指一群罕見先天遺傳疾病,患者因為缺乏體液免疫及細胞免疫功能而導致嚴重的反覆性感染,未加以治療的話,多數會在出生後一年內死亡。患者易感染包括細菌、病毒及黴菌,亦可能有慢性腹瀉或生長遲滯的症狀。
嚴重複合型免疫缺乏症可依照免疫缺陷細胞的種類,而有T-B+和T-B-SCID兩大類。其中以性聯遺傳(X-linked) T-B+ SCID最常見。隨著分子診斷技術的進步及吾人對免疫細胞發展與功能的逐漸了解,目前傾向以分子缺陷基因來命名。
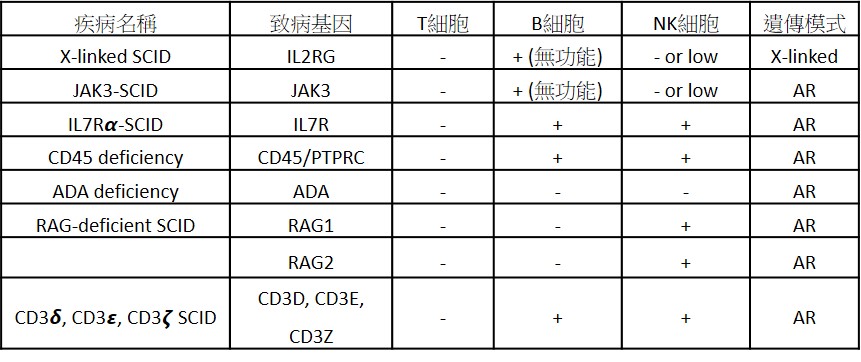
SCID分類:
造成SCID的基因非常多種,目前已知將近20個基因會導致此疾病,下表整理出幾種常見的類型。
 發生率: 目前預估為5萬到7萬五的新生兒中,會出現一位患者。
臨床症狀及診斷:
最常見的SCID以X-linked SCID為主,約占全部患者的一半,多為男嬰,其餘屬於體染色體隱性遺傳。患者多在3-6個月齡之前求診,主要表現為生長不良、慢性腹瀉、口腔及其他黏膜黴菌感染、全身性黴菌感染、反覆嚴重之細菌或病毒感染、或伺機性感染,台灣也有以非典型結核桿菌感染或肺囊蟲肺炎( pneumocystis jirovecii pneumonia )表現的個案。身體檢查呈現生長遲滯、皮膚紅疹、沒有扁桃腺及淋巴結,但有時可見肝脾腫大。頭部X光通常看不到腺樣體,胸部X光通常看不到胸腺陰影。感染通常難以控制治癒,多在一到兩歲前死亡。家族史中可能會有早期嬰兒死亡的案例。
目前台灣的新生兒篩檢已有SCID的篩檢項目,分析新生兒血液中的T細胞受體裁切環(T-cell receptor excision circles,簡稱TRECs)之DNA片段表現量是否異常下降或測不到,TRECs是在T細胞在胸腺內發育時,T細胞受體基因重組產生的小DNA環,TRECs正常代表有正常的T細胞發育,如新生兒篩檢SCID之結果異常需儘早早期至複診醫學中心就診,以及早診斷與治療。初步診斷會依靠家族史、臨床症狀、淋巴球分類及淋巴球功能測試。以X-linked SCID為例,淋巴球總數通常較相同年齡者為低,淋巴球分群中沒有T細胞和自然殺手( Natural killer, NK )細胞,B細胞數目正常但功能缺乏,這些B細胞卻無法產生足夠的抗體對抗病原菌,病患血清中IgA和IgM濃度偏低,由於新生兒剛出生時有母親經由胎盤傳遞的IgG抗體保護,血清IgG抗體濃度可以為正常,但會隨著年齡增長而減低。
確切診斷需依靠分子診斷,目前可做突變基因分析,分析患者基因的突變所在,由於與SCID相關的基因非常多種,利用次世代定序之全表現子定序(whole exome sequencing)會比較容易找到致病基因,當確定患者致病基因位置時,可以進一步可提供帶因者基因檢測及產前診斷,以提供遺傳諮詢所需。
治療:
症狀治療
1. 由於先天免疫缺損因此需避免接種活性疫苗,包括:卡介苗、輪狀病毒疫苗、水痘疫苗、麻疹德國麻疹腮腺炎疫苗、日本腦炎疫苗。
2. 無症狀時可給予適當的預防性抗生素,抗病毒藥物和抗黴菌藥物,急性感染時需積極治療。
3. 早期定期補充免疫球蛋白達到被動免疫的保護效果。
4. 患者若需輸血,需使用減低白血球並經放射線照射過後( irradiated )的血液製品,以避免巨細胞病毒感染或預防移植對宿主反應( graft versus host reaction )。
造血幹細胞移植
造血幹細胞的來源可以為骨髓、臍帶血、與周邊血幹細胞,患者免疫力重建需依靠造血幹細胞移植。最好是早期移植且使用親屬間HLA(人類白血球抗原)相合的造血幹細胞移植。若為非親屬間HLA相合的幹細胞移植或親屬間HLA不相合的幹細胞移植則須特別注意術前準備工作及術後排斥graft versus host disease ( GVHD )的問題。術後仍須定期追蹤淋巴球數目,分類及功能。
酵素補充療法
若為ADA ( Adenosine deaminase )缺乏的病患,可考慮使用ADA酵素補充療法。
基因治療
此療法目前還屬於研究階段中,在國外已有些個案利用基因治療進行治療,主要針對那些找不到適合骨髓捐贈者、骨髓移植失敗的患者。用病毒載體( vector )在體外矯正自體造血幹細胞的基因缺陷後,再將此改造後的幹細胞移植到病患體中。初步成果與親屬間HLA相合的骨髓幹細胞移植相似,但至今也有出現數位出現嚴重副作用的患者,尚在臨床試驗階段。
預後:
若能早期診斷,並及早給予骨髓移植,目前成果顯示75~90%以上的嬰兒可以存活,親屬間HLA相合的造血幹細胞移植存活率最好。若使用其他的捐贈者的造血幹細胞,在移植成功後仍需定期補充免疫球蛋白,估計需要半年至兩年,血清IgG抗體濃度到達穩定才能停止。
2017年委託台大醫院基因醫學部 審稿 2022年俞欣慧醫師審閱更新 以上資料轉錄自「罕見遺傳疾病一點通」網頁、 |



