| 分類代碼: 1805 | ||||||||||||||||||||||||||||||||||||||||||||||||||||
| 疾病類別: 18 | ||||||||||||||||||||||||||||||||||||||||||||||||||||
| 疾病名稱: 先天性水痘症候群 ( Congenital Varicella Syndrome ) | ||||||||||||||||||||||||||||||||||||||||||||||||||||
| 現階段政府公告之罕見疾病: 沒有 | ||||||||||||||||||||||||||||||||||||||||||||||||||||
| 是否已發行該疾病之宣導單張: 沒有 | ||||||||||||||||||||||||||||||||||||||||||||||||||||
|
ICD-9-CM診斷代碼:052.9 ICD-10-CM診斷代碼:P35.8 病因學: 過去在未施行水痘疫苗接種之前,美國每年約有4百萬人因感染水痘帶狀皰疹病毒(varicella-zoster virus, VZV)而發生水痘(varicella)。在接受疫苗接種後,目前多數(90%以上)屆懷孕年齡的婦女,即具有病毒特異性的IgG抗體(virus-specific IgG class),因此通常婦女在懷孕時期受到水痘病毒感染的機率並不高,依國外的統計發現,懷孕時期感染水痘的發生率約為1-7/10,000。 在受到水痘帶狀皰疹病毒的初期感染後,病毒會潛伏於感覺神經節(sensory ganglia),並可能因再活化(endogenous reactivation)造成帶狀皰疹(herpes zoster)。帶狀皰疹在美國的發生率大約是千分之3到5,年齡越大發生率越高。在美國育齡婦女的發生率大約是每年約千分之2.2。帶狀皰疹在懷孕婦女的真正發生率並不清楚,據估計大約是萬分之五。 孕期的初次水痘感染,可能導致孕婦及胎兒嚴重的疾病。懷孕末期感染水痘的孕婦,發生嚴重肺炎甚至致死的危險性較高,且病毒會因病毒血症(viremia)而傳染給胎兒。胎兒遭水痘病毒感染的嚴重程度,則依受到感染的時期而定;而母親在任一孕期發生嚴重的水痘感染,都有可能導致胎兒子宮內死亡。 在第一及第二孕期的感染,則可能出現先天性水痘症候群,造成胎兒不同程度的異常。接近分娩時的感染,將導致新生兒水痘(neonatal varicella),造成嚴重的散播性水痘感染。 懷孕期間感染水痘的可能結果: 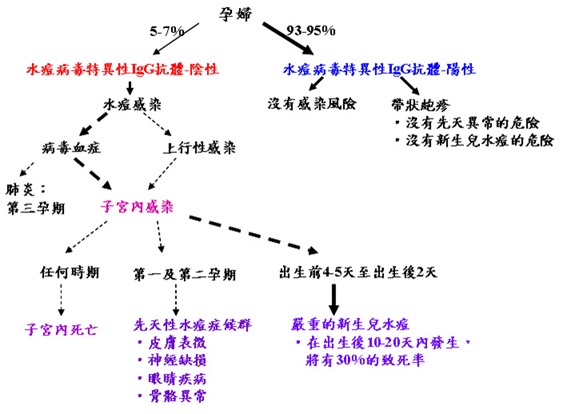 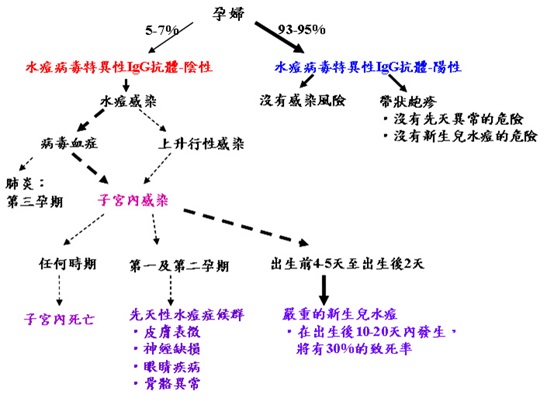 全表出自Ref. 2 臨床表徵: 懷孕時初次水痘感染的個案中,約有25%可能導致子宮內胎兒感染,症狀可能從無臨床表徵到流產。其中在第一及第二孕期因母親感染水痘,而發生自然流產者約佔3-8%,受到感染的胎兒中,約12%會造成先天性水痘症候群。根據現有文獻報告,母親在懷孕20週內感染水痘,出現胚胎或胎兒異常的機率約為2%。 先天水痘感染留下嚴重異常往往發生在胎兒肢體與眼睛正在發育的重要階段;在6-12週受到感染的胎兒,將嚴重中斷胎兒肢體的發育,而在16-20週受到感染者,則包括眼睛和大腦的發育都會受到影響。 此外,病毒可能破壞頸部和腰骶脊髓的交感神經纖維,而導致如:霍納氏症候群(Horner's syndrome)、尿道或肛門括約肌的功能障礙等不同的損傷。多數所導致的傷害可歸因於病毒所引起的中樞神經系統損傷,但尚無法解釋為何皮膚、四肢、眼睛和大腦等身體特定部位較易受到感染。患者皮膚上的病變稱為瘢痕(cicatrix),它是一種呈現皮節分佈(dermatomal distribution)的曲折傷疤(zigzag scarring),並常發生在受感染的萎縮肢體上。 Sauerbrei及Wutzler(2000)統計近20年來文獻發表過的96位罹患先天性水痘症候群的案例,並將所有個案發生的症狀及所佔的比例整理如下表:
診斷: 在懷孕時期,通常可抽血經血清學進行檢驗,測試體內是否存在水痘的IgM/IgA及IgG抗體,以了解是否已感染過並已具有水痘病毒抗體。 對於先天水痘病毒感染所致畸胎的診斷,主要為根據(1)懷孕期間水痘感染的病史、(2)胎兒皮膚上可見的傷痕、眼睛缺陷、四肢發育不全、中樞神經異常等先天性新生兒水痘症狀以及(3)新生兒體內是否存在病毒(PCR確認是否有病毒DNA或是免疫染色確認是否有病毒抗體)來進行診斷。 母親的水痘抗體通常會在新生兒七個月大以後消失,因此七個月大以上的嬰兒若仍具有水痘抗體,則可確認是因產前垂直感染水痘帶狀皰疹病毒而致病。此外,病毒通常無法自受感染的新生兒身上培養出來,但可自患者的組織樣本,以聚合酶鏈反應(PCR)檢測出病毒DNA來進行確診。 預防及治療: 未有抗體並準備懷孕的婦女,應避免暴露於感染水痘或帶狀皰疹的風險下,不具抗體的孕齡婦女可以在懷孕以前接受水痘疫苗注射,可以有效預防嚴重水痘感染,不過因為水痘疫苗是活病毒減毒疫苗,不適用於懷孕的婦女,且婦女注射水痘疫苗後四週內不宜懷孕。 對於已接觸並有感染風險的孕婦,應於72(至96)小時內施打水痘-帶狀皰疹免疫球蛋白(varicella-zoster immune globulin; VZIG),但由於國內目前並無水痘免疫球蛋白(VZIG),患者可經醫師評估,於96小時內以免疫球蛋白(IVIG)代替。雖然經此被動的免疫反應,可降低胎兒受到感染的風險,但並沒有證據顯示可完全避免新生兒水痘或先天性水痘症候群的發生,因此施打免疫球蛋白主要目的,為在於避免孕婦因感染水痘而發生嚴重的併發症。 水痘感染嚴重的孕婦常以無環鳥苷(Acyclovir)抗病毒藥物治療,現有有關Acyclovir在懷孕期中使用的經驗顯示Acyclovir並不會引起畸胎,但因臨床研究的個案數過少,因此目前尚無法完全確定該藥物在孕期使用的安全性。一般建議Acyclovir應是在對孕婦感染情形的改善大於對胎兒損害的考量下投藥。 若感染水痘的孕婦擔心胎兒是否受到感染,可於懷孕滿18周後抽取胎兒之臍帶血和羊水,檢測胎兒體內是否有水痘病毒,並利用超音波檢查胎兒是否有結構異常。 出現先天性水痘症候群(表現出萎縮及有疤痕的肢體)且症狀嚴重的患嬰,多數常合併嚴重的神經系統缺損,而只出現皮膚損傷者,在遵從治療後,通常至童年期都能有正常的發展。而發生新生兒水痘的嬰幼兒,在及時獲得有效的抗病毒治療後,通常都能有良好的預後。 依據疾病管制署之防護措施,若是先天性水痘症候群患者,出生後是不具感染性的,因此不須使用抗病毒的治療;孕婦懷孕 21 周至分娩 6 天前發生水痘者,其新生兒須隔離 17 天,無須使用免疫球蛋白(IVIG);孕婦分娩前 5 天至分娩後 2 天間發生水痘,其新生兒需使用免疫球蛋白(IVIG),可經醫師評估後決定是否使用抗病毒藥物(Acyclovir)治療,須隔離 28 天。 參考文獻: 1. Kliegman MR, Behrman ER, Jenson BH, and Stanton FB. 2007. Chapter 250 -Varicella-Zoster Virus. Nelson Textbook of Pediatrics, 18th Edition. 2. Sauerbrei A and Wutzler P. December. 2000. The Congenital Varicella Syndrome. State of the Art 20: 548-554. 3. Robert Kliegman and Joseph St. Geme. 2019. Chapter 280 -Varicella-Zoster Virus. Nelson Textbook of Pediatrics, 21th Edition. 4.衛生福利部疾病管制署:http://www.cdc.gov.tw/professional/submenu.aspx?treeid=916d2c7524972019&nowtreeid=994A26999EB759C5 感染與疫苗/ 2013年02月出版:http://www.cdc.gov.tw/infectionreportinfo.aspx?treeid=075874dc882a5bfd&nowtreeid=91977f9e601d7b75&tid=a946742c06acbaa7 2017年委託台大醫院基因醫學部 審稿 2022年顏廷聿醫師審閱更新 以上資料轉錄自「罕見遺傳疾病一點通」網頁 |
||||||||||||||||||||||||||||||||||||||||||||||||||||



